Donación
de Organos
y Transplantes
|
La
donación de órganos y tejidos se define como el acto de
dar algo de si mismo a otro sujeto que lo requiere, durante este proceso
se encuentran involucrado un sin fin de aspectos médicos, sociales,
psicológicos, éticos y legales, entre otros.
En la donación de órganos, tejidos y células participa
un grupo formado por médicos, enfermeras, paramédicos y
trabajadoras sociales, que con sus conocimientos y capacidades buscan
fomentar la donación para poder incrementar el número de
trasplantes que se requieren en el país.
|
Claro
está que esto no sería posible sin la aprobación de las
personas que deciden donar sus órganos, tejidos y células a alguien
más: los disponentes y los donadores.
Los trasplantes de órganos y tejidos humanos, consisten en transferir
un tejido u órgano, de su sitio original a otro diferente funcionando,
esto puede ser dentro de un mismo individuo o bien de un individuo a otro, con
el propósito de restaurar las funciones perdidas del mismo, sustituyéndolo
por uno sano.
Hay distintos tipos, dependiendo de la relación genética entre
el donador y el receptor de un trasplante:
a) Autotrasplantes o autoinjertos. Se utiliza el tejido del
propio individuo, es decir, donador y receptor son la misma persona.
b) Isotrasplantes. Entre gemelos idénticos o univitelinos,
es decir, cuando donador y receptor son genéticamente idénticos.
c) Homotrasplantes o alotrasplantes. Donador y receptor pertenecen
a la misma especie, pero genéticamente son diferentes.
d) Heterotrasplantes o xenotrasplantes. Entre sujetos de
diferentes especies, o con órganos artificiales.
La persona que recibe los beneficios del trasplante, se denomina receptor, ya
que recibe un órgano, tejido, células o productos en su organismo
para realizar la misma función que realizaban en el donador.
Un trasplante de órganos es una intervención quirúrgica
que permite la sustitución de un órgano enfermo por uno sano,
devolviendo la vida o transformando sustancialmente la calidad de vida del paciente
trasplantado.
Los órganos que pueden ser trasplantados son:
-
corazón
-
riñones
-
hígado
-
páncreas
-
pulmón
-
intestino
Los
tejidos que pueden ser trasplantados son:
-
médula ósea
-
córneas
-
piel
-
hueso
-
válvulas cardíacas
-
cartílago
-
tendones
-
vasos sanguíneos
-
arterias
-
venas
|
|
Sólo
en caso que el donante sea vivo relacionado por parentesco directo, ya sea por
consanguinidad, afinidad o civil, se puede donar un riñón (porque
se puede vivir con un solo riñón y tenemos dos) y un segmento
de hígado (porque es regenerable). En el trasplante de médula
ósea, que es un tejido renovable, el donante vivo puede no tener relación
de parentesco con el receptor.
La tan renombrada "Lista de Espera" es un registro electrónico
donde se inscribe a los pacientes que requieren de un trasplante de órgano
o tejido. En esta base de datos están todos los nombres y datos necesarios
para poder detectar, ante un órgano o tejido disponible, al receptor
más adecuado.
El médico que diagnostica el trasplante es el responsable de inscribir
al paciente en la "Lista de Espera" de la institución médica
donde es atendido, con lo cual se integrará a la Lista Nacional de Espera
del Registro Nacional de Trasplantes.
A nivel local, el responsable de la "Lista de Espera" es el centro
hospitalario donde acude el paciente; a nivel estatal los Consejos Estatales
de Trasplantes (COETRAS) y a nivel nacional el Centro Nacional de Trasplantes
(CENATRA).
Una vez que existe un donador comienza la identificación de los posibles
receptores para cada órgano y tejido, lo cual dependerá del órgano,
la gravedad del receptor, la compatibilidad sanguínea e inmunológica
y medidas corporales. En caso de condiciones similares se asigna por el tiempo
en la lista de espera.
El equipo de trasplantes está formado por: el Coordinador Hospitalario,
el responsable de trasplantes de la unidad hospitalaria, cirujanos, intensivistas,
neurólogos, enfermeras y trabajadoras sociales.
Cuando usted o un familiar necesite un órgano es importante que el médico
que lo diagnosticó como candidato a trasplante lo inscriba en la Lista
de Espera de la institución médica donde es atendido, con lo cual
se integrará a la Lista Nacional de Espera del Registro Nacional de Trasplantes.
| 
|
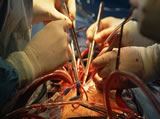
En
el proceso de obtención de órganos la intervención
quirúrgica cumple todos los requerimientos de una cirugía
de la más alta complejidad y riesgo. El especialista realiza incisiones
poco visibles, dejando debidamente suturado el cuerpo, que es tratado
con dignidad tal como lo establece la Ley General de Salud en su Título
XIV, Capítulo V, artículo 346.
|
El
trasplante de órganos, tejidos y células, se presenta como una
oportunidad invaluable para aquellos pacientes con padecimientos crónico-degenerativos
cuya consecuencia es la insuficiencia de algún órgano. En la mayoría
de los casos, es la única alternativa terapéutica que no sólo
resuelve la falla orgánica o tisular, sino que conserva y transforma
la vida del paciente en condiciones cercanas al 100% de la normalidad.
Los
trasplantes sólo pueden realizarse gracias a la solidaridad de aquellos
que donan sus órganos altruista y voluntariamente en vida o después
de ella.
Ser un donante significa tomar la decisión de donar sus órganos
y/o tejidos después de la vida y sólo en circunstancias especiales
en vida. Lo más importante es que cuando haya tomado esta decisión
lo platique con su familia para que ellos la respeten y sean sus portavoces
al momento del fallecimiento. En caso de que quiera cambiar de decisión,
lo puede hacer en cualquier momento y nuevamente sólo se lo deberá
comentar a su familia.
Si se pierde la vida por Paro Cardíaco se pueden donar
tejidos como: hueso, piel, córneas, tendones, válvulas cardiacas,
cartílago y vasos sanguíneos, arteriales y venosos.
Si se pierde la vida por Muerte Cerebral se pueden donar el
corazón, pulmón, hígado, riñones, intestino, páncreas
y los tejidos mencionados anteriormente.
Existen criterios médicos y legales previamente establecidos y reconocidos
a nivel mundial, donde se indica la realización de estudios médicos
que comprueben la falta de actividad cerebral, es decir, se compruebe la ausencia
total e irreversible de todas las funciones cerebrales, esto ocurre cuando el
tallo y la corteza cerebral están destruidos, lo que produce la muerte
del cerebro y no hay forma de devolverlo a la vida. Hasta que no se determine
mediante los estudios que existe muerte cerebral no se solicita la donación,
lo que garantiza que no sea confundida con un coma, donde todavía hay
actividad cerebral.
En vida, los donadores pueden ser hombres y mujeres entre 18 y 60 años
(aunque puede haber donadores de más de 60 años, que se encuentren
en buen estado de salud y sean aceptados). En este caso deben tener parentesco
por consanguinidad, afinidad o civil.
Después de la vida: se consideran donadores a las personas de entre 2
meses de edad y más de 90 años, y la donación dependerá
de la valoración que realicen los médicos y las causas de la muerte.
Si la muerte es producto de un paro cardio respiratorio únicamente se
podrán donar tejidos y si se presenta muerte cerebral se podrán
donar tanto órganos como tejidos.
No hay límite de edad, siempre y cuando los órganos y tejidos
se encuentren sanos.
La Ley General de Salud en su Título XIV, artículo 326, establece:
-
No se podrán tomar órganos y tejidos para trasplantes de menores
de edad vivos, excepto cuando se trate de trasplantes de médula ósea,
para lo cual se requerirá el consentimiento expreso de los padres.
-
Tratándose de menores que han perdido la vida, sólo se podrán
tomar sus órganos y tejidos para trasplantes con el consentimiento
de los representantes legales.
-
En el caso de incapaces mentales y otras personas sujetas a interdicción
no podrá disponerse de sus componentes, ni en vida ni después
de su muerte.
-
Las mujeres embarazadas en vida podrán donar sólo en caso
de que el receptor estuviere en peligro de muerte y siempre que no implique
riesgo para la madre ni para el producto de la concepción.
En términos médicos actualmente son pocas las contraindicaciones
absolutas para la donación:
-
Infección por el virus de inmunodeficiencia humana (VIH), o algún
otro virus activo.
-
Deterioro severo de las condiciones de salud, infección sistémica
vírica o bacteriana, neoplasia maligna, entre otros.
Los
menores de edad, solamente pueden donar después de la vida órganos
y tejidos, con autorización de los padres o responsables. En vida sólo
podrán donar médula ósea, en tanto sea autorizado por los
responsables del menor.
Para
realizar donaciones entre vivos se deberán cumplir los siguientes requisitos:
-
Ser mayor de edad y estar en pleno uso de sus facultades mentales,
estar sano y ser compatible con la persona que va a recibir el órgano;
-
Recibir de parte de un médico distinto al que va a realizar
el trasplante, información sobre los riesgos de la donación;
-
Donar un órgano o parte de él que al ser extraído
su función pueda ser compensada por el organismo; y
-
Otorgar el consentimiento por escrito, tener parentesco por consanguinidad
(padres, hermanos, abuelos, primos), por afinidad (estar unidos por
matrimonio ó concubinato) o civil (entre adoptado y adoptante).
|
|
ASPECTOS HISTÓRICOS
Los
trasplantes tienen una representación desde la antigüedad en ciertas
formas de la mitología. Un primitivo concepto del trasplante aparece
en las culturas antiguas a través de formas de quimeras, héroes,
reyes, dioses, ideadas a fin de resaltar las virtudes de estos seres.
En
los relatos bíblicos encontramos algunos ejemplos de trasplantes, como:
la costilla de Adán extraída para dar origen a una nueva vida.
Otros ejemplos se ven en las culturas egipcia, hindú, romana y azteca.
En
la religión cristiana la idea del trasplante está presente en
el milagro de San Cosme y San Damián, en donde se reemplaza la pierna
enferma de un individuo por otra pierna sana de una persona recién fallecida.
"Los santos amputaron la pierna de un gladiador etíope muerto para
reemplazar la pierna gangrenosa del diácono Justiniano, sacristán
de la Basílica de Roma"
POSICIÓN
Y PUNTOS DE VISTA DEL ÓRDEN RELIGIOSO ACTUAL
La mayoría de las religiones se han pronunciado a favor de la donación
y el trasplante de órganos.
"Si no se ha incluido su religión en la lista anterior, consulte
con su líder o consejero religioso sobre cómo considera su religión
la donación y trasplante de órganos y tejidos"
Adventista del Séptimo Día
El individuo y la familia tienen el derecho de recibir y donar aquellos órganos
que devuelvan cualquiera de los sentidos o que prolonguen la vida de manera
provechosa.
Amish
Los Amish consentirán a los trasplantes si están seguros de que
se utilizarán para el beneficio y el bienestar del receptor del trasplante.
No estarían muy dispuestos a acceder al trasplante de sus órganos
si el resultado se considera dudoso. John Hosteller, reconocido mundialmente
como una autoridad en la religión Amish y profesor de antropología
de la Universidad de Temple en Filaladelfia, dice en su libro Amish Society
( La Sociedad Amish) : " Los Amish creen que ya que Dios creo el cuerpo
humano, es Dios el que cura. Sin embargo, no existe ninguna interpretación
Amish de la Biblia que les prohiba utilizar los servicios médicos modernos,
incluso la cirugía, la hospitalización, el tratarse con dentistas,
la anestesia, las transfusiones de sangre o la inmunización.
Bautistas
En general aprueban los trasplantes cuando no ponen en grave peligro la vida
del donante y cuando ofrecen al receptor una verdadera esperanza en términos
médicos.
No se aprueban los trasplantes como fin en sí, los mismos deberán
ofrecer la posibilidad de mejoría y la extensión de la vida humana.
Budismo
Los budistas creen que la donación de órganos es un asunto de
la consciencia individual. No existe una resolución escrita sobre este
tema; sin embargo, el reverendo Gyomay Masao, presidente y fundador del Templo
Budista de Chicago y ministro practicante, dice: " Honramos a las personas
que han donado sus órganos para el avance de la ciencia médica
y para salvar vidas ".
Catolicismo
Los católicos perciben la donación de órganos como un acto
de caridad, amor fraternal y autosacrificio. El catolicismo acepta los trasplantes
ética y moralmente. El Papa Juan Pablo II declaró recientemente,
"Los que creen en nuestro Señor Jesucristo, quien dio su vida por
la salvación de todos, deben reconocer la urgente necesidad de la disponibilidad
de órganos para trasplantes como un desafío a su generosidad y
amor fraternal ". Según el padre Leroy Wichowski, Director de la
Oficina de Asuntos de Salud de la Arquidiócesis de Chicago: "Alentamos
la donación como un acto de caridad. Es algo bueno que puede surgir de
una tragedia y una manera en que las familias pueden consolarse ayudando al
prójimo. Señalamos sin embargo, que los órganos se extirpan
sólo después del fallecimiento y que los deseos de las personas
se cumplan ".
Episcopalianismo
En 1982, la Iglesia Episcopal aprobó una resolución que reconoció
los beneficios vivificantes de la donación de órganos, sangre
y tejidos y alentó a todos los cristianos a convertirse en donantes de
órganos, sangre y tejidos "como parte de su ministerio al prójimo
en nombre de Cristo, quien dio su vida para que todos pudiéramos vivir
en plenitud ".
Evangélicos Conservadores Independientes
En general, los evangélicos se oponen a los trasplantes de órganos
y tejidos.
Hinduismo
El derecho religioso no prohíbe que los hindúes donen sus órganos,
según la Sociedad del Templo Budista de Norteamérica. Dicho acto
requiere una decisión individual.
Iglesia Cristiana (Discípulos de Cristo)
No existe ninguna prohibición contra el trasplante de órganos
y tejidos. Como modo de tratamiento, se entiende que este asunto es esencialmente
una decisión médica, en consulta con el paciente, la familia y
el donante (o la familia del donante).
Iglesia de Cristo (Independiente)
Los trasplantes de órganos no deberían ser un problema religioso.
Iglesia Unida de Cristo
Cuando lo solicitan los practicantes de la medicina para mejorar o preservar
la vida humana, se alienta a que se lleve a cabo este procedimiento, siempre
que se obtenga el consentimiento tanto del donante como del receptor.
Islamismo
El Consejo Religioso Musulmán inicialmente rechazó en 1983 la
donación de órganos por parte de los fieles, pero ha cambiado
completamente su posición, siempre que los donantes den su consentimiento
por escrito de antemano. Los órganos donados por musulmanes deberán
trasplantarse inmediatamente y no deberán mantenerse en bancos de órganos.
Según el Dr. Abdel Arman Osman, Director del Centro Comunitario Musulmán
en Maryland: "no tenemos una política que se oponga a la donación
de órganos y tejidos siempre que se lleve a cabo con respeto al difunto
y para beneficio del receptor ".
Judaísmo
El Judaísmo enseña que salvar vidas tiene prioridad sobre mantener
la santidad del cuerpo humano. Sin embargo, se prefiere un trasplante directo.
De acuerdo con el Dr. Moses Tendler, rabino ortodoxo y Jefe del Departamento
de Biología de Yeshiva University en la Ciudad de Nueva York y también
Jefe de la Comisión del Consejo Rabínico de América: "Si
uno se encontrara en la posición de donar un órgano para salvar
una vida, sería obligatorio hacerlo, aun cuando el donante nunca supiera
quién es el beneficiario". El principio fundamental de la ética
hebrea - "el valor infinito del ser humano"- también incluye
la donación de córneas, ya que la devolución de la vista
se considera una operación para salvar la vida. El rabino Tendler añade:
"por supuesto que el donante deberá haber sufrido la muerte cerebral
de acuerdo con las normas establecidas por los criterios de la Universidad de
Harvard y la Comisión Presidencial Sobre Muerte Cerebral".
Luteranismo
En su XII Conferencia Bienal en 1984, la iglesia Luterana en América
( ILA) aprobó la donación de órganos humanos para trasplantes,
y declaró que dichos órganos contribuyen al bienestar de la humanidad
y puede ser una expresión de amor sacrificado hacia el prójimo
necesitado". Dicha resolución también pidió a los
miembros de la ILA que consideren la donación de órganos y que
hagan los trámites legales y de familia que sean necesarios, incluso
una tarjeta de donante firmada.
Metodistas Unidos
La Iglesia alienta a los "hombres que se preocupan por la ética
en varias disciplinas pertinentes a que se dediquen al estudio y la dirección
de estos adelantos", reconociendo que ofrecen un gran potencial de mejorar
la salud, mientras que al mismo tiempo traen a colación asuntos muy serios
relacionados con los puntos de vista tradicionales sobre la naturaleza y valores
humanos.
Mormones (Iglesia de Jesucristo de los Santos de los Últimos Días)
"La pregunta si uno debe legar los órganos corporales para que se
utilicen en trasplantes o para hacer investigaciones después de haber
muerto deberá contestarse desde las profundidades de la conciencia de
la persona que toma la decisión. A los que piden consejo a la iglesia
sobre estos asuntos se les alienta a que consideren las ventajas y las desventajas
de hacerlo, a que imploren al señor para que les imparta inspiración;
y que hagan lo que les ofrezca paz y consuelo".
Ortodoxa Griega
De acuerdo con el reverendo Dr. Millin Efthimiou, Director del Departamento
de Iglesia y Sociedad de la Iglesia Ortodoxa Griega no se oponen a la donación
de órganos y tejidos que se utilicen para mejorar la vida humana, por
ejemplo para trasplantes o para investigaciones que tengan como resultado mejoras
en el tratamiento y la prevención de enfermedades.
Presbiterianismo
Los presbiterianos alientan y apoyan la donación de órganos y
tejidos. Respetan la conciencia individual y el derecho de las personas de tomar
decisiones en cuanto a su propio cuerpo.
Testigos de Jehová
Los Testigos de Jehová no fomentan la donación de órganos,
pero creen que es asunto individual de conciencia, según la Sociedad
de Atalaya, la sociedad legal de la religión. Aunque a menudo se asume
que la denominación prohíbe los trasplantes debido a su tabú
en contra de las transfusiones de sangre, ésta no se opone a la donación
o recepción de órganos. Sin embargo, la sangre de los órganos
y tejidos deberá drenarse completamente antes de hacer el trasplante.
Si
deseas convertirte en un donador debes considerar lo siguiente:
-
Informarte y aclarar todas tus dudas respecto a la donación.
-
Estar convencido de que "DONAR" es un acto de buena voluntad y
que puedes dar vida a otras personas.
-
Platicarlo con tus familiares más cercanos (padres, esposa(o), hijos,
tutor o hermanos) y manifestarles su decisión, ya que en caso de
muerte, estos son los disponentes secundarios, es decir, quienes toman la
última decisión.
-
Manifestar tu deseo de donar en forma escrita (en documentos o carta notarial,
firmar la tarjeta de donador, entre otros)
-
Cada vez que puedas, o se presente el momento, reitera tu deseo de donar
a las personas con quienes convives y transmite la información que
ya tienes.
Para obtener tu tarjeta de donador, puedes inscribirte en una lista de donadores
voluntarios comunicándote del Distrito Federal y área Metropolitana
al 56-31-14-99 ext. 1902-1905. Y si te encuentras en el interior de la República
a los teléfonos 01800-201-7861 y 01800-2017862 o al Consejo Estatal de
Trasplantes (COETRA) de tu estado. Posteriormente el Centro Nacional de Trasplantes
(CENATRA) te envía un formato, una "Tarjeta de donador voluntario"
y una encuesta.
La tarjeta es para ti y los demás documentos después de llenarlos
los reenvías al Apartado Postal 37-504, Código Postal 06603, México
D. F.
La "Tarjeta de Donador" es una forma de expresar tu voluntad de donar
y te identifica como donador, sin embargo, al momento del fallecimiento siempre
se le pedirá nuevamente la autorización a tu familia por lo que
es importante lo platiques con ellos.
Las instrucciones de llenado las encontrarás en la parte posterior del
formato.
En caso de
pérdida o extravío de la Tarjeta de Donador puede solicitar una
reposición al CENATRA, pero recuerde que lo más importante es
platicar con sus familiares acerca de su deseo de donar después de la
vida, para que en determinado momento respeten su voluntad.
No es necesario realizarse ningún estudio para inscribirse como donador,
los estudios se realizan hasta el momento de hacer efectiva la donación.
Es importante manifestar a tus familiares que quieres donar tus órganos
después de la vida, ellos deberán avisar a una institución
hospitalaria autorizada por el CENATRA para llevar a cabo la donación
de órganos una vez que hayas muerto.
De acuerdo a la Ley General de Salud, al morir, tus órganos se asignarán
al receptor que le corresponda según el orden de la lista de pacientes
en espera de un órgano y la compatibilidad que exista con el donador,
principalmente por grupo sanguíneo, talla y peso, entre otros.
En caso de que esté interesado en dar prioridad a alguna persona o institución,
o quiera establecer ciertas condiciones bajo las cuales se lleve a cabo, se
puede manifestar por escrito en un documento oficial, sin olvidar que es necesario
considerar los criterios médicos de compatibilidad.
En caso de que tú o un familiar tuyo requieran un órgano, lo más
importante es que el médico que lo diagnosticó como candidato
a trasplante lo inscriba en la Lista de Espera de la institución médica
donde es atendido, con lo cual se integrará a la Lista Nacional de Espera
del Registro Nacional de Trasplantes. Inclusive, cuando hayas muerto, si un
familiar tuyo necesite tus córneas o algún otro órgano
tuyo, tú puedes ser el donador siempre y cuando sea compatible en todos
los criterios médicos y legales requeridos.
Una vez que hayas muerto, si un familiar se niega a donar tus órganos
a pesar de ser tu voluntad donarlos, no existe ningún documento legal
que garantice el cumplimiento de tu voluntad de donar, la familia tiene el derecho
de decidir. Por eso es muy importante que platiques con tus familiares respecto
a tu deseo de donar órganos después de la vida, lo que facilitará
que respeten tu voluntad.
Usted tiene el derecho de decidir "no donar", pero si no lo ha comentado
y no existe ningún documento legal que garantice el cumplimiento de su
voluntad, la familia tiene el derecho de decidir lo contrario, o sea, donar
tus órganos una vez que hayas muerto.
La donación de órganos se realiza en todos los Hospitales del
país que han sido autorizados por la Secretaría de Salud a través
del Centro Nacional de Trasplantes para tomar los órganos y realizar
trasplantes.
La entrega del cuerpo a los familiares del donador fallecido a partir del diagnóstico
de muerte cerebral toma entre 6 y 24 horas, y en circunstancias especiales,
donaciones multiorgánicas o casos médicos legales hasta 48 horas.
En el proceso de obtención de órganos la intervención quirúrgica
cumple todos los requerimientos de una cirugía de la más alta
complejidad y riesgo. El especialista realiza incisiones poco visibles, dejando
debidamente suturado el cuerpo que es tratado con dignidad, consideración
y respeto tal como lo establece la Ley General de Salud , Artículo 346.
Donador vivo, es aquel que decide donar un órgano par o un segmento de
un órgano único, y que no pone en peligro su vida.
Así puede donar los tejidos: sangre, médula ósea, hueso,
amnios y sangre de cordón umbilical; y de órganos sólidos
como un riñón, o un segmento de órganos como son el hígado,
el páncreas y el pulmón, lo anterior es únicamente permitido
cuando comparten afinidad consanguínea o afinidad civil.
Las personas encargadas de la procuración de órganos de este tipo
de donadores deben de informar de antemano los riesgos y beneficios sobre este
procedimiento a través de una valoración integral del probable
donador, en donde se asegure que la donación no causará algún
daño en su bienestar biopsicosocial. El consentimiento de un donador
vivo debe ser bajo una reflexión libre, informada y legalmente adecuada.
En México el 85 % de los trasplantes se llevan a cabo a partir de donador
vivo relacionado, es decir, significan gran parte del número de donadores
total, lo que ayuda a trasplantes como el del riñón. Sin embargo,
por las limitantes que presenta la donación en vida, es de suma importancia
incentivar la donación cadavérica.
Donador cadavérico: Legalmente consideramos donante de órganos
y/o tejidos a toda persona fallecida, que en vida no haya dejado constancia
expresa de su oposición para que después de su muerte se realice
la extracción de órganos y tejidos, previo consentimiento de los
familiares cercanos.
Los órganos que pueden ser procurados son: riñones, hígado,
corazón, pulmones, páncreas e intestino. Los tejidos: córneas,
huesos y segmentos osteotendinosos, válvulas cardiacas, segmentos vasculares
y piel.
Para que se puedan llevar a cabo un mayor número de trasplantes es necesario
que existan donadores que han perdido la vida, ya sea por:
-
Paro respiratorio o cardíaco, el cual es el tipo
más común de muerte. Y ellos pueden donar tejidos como córneas,
piel y hueso;
-
Muerte cerebral, la cual se presenta generalmente como
causa de un traumatismo de cráneo o infarto cerebral. Para determinar
este tipo de muerte los médicos realizarán distintos estudios,
en lapsos determinados de tiempo, de acuerdo a lo estipulado en la Ley General
de Salud. Ellos pueden donar tanto órganos como tejidos: dos córneas,
dos riñones, dos pulmones, corazón, páncreas, hígado,
piel y huesos. Lo que significará poder salvar más de ocho
vidas...
Es
importante conocer el proceso que sigue la donación de órganos:
El paciente se encuentra dentro de la unidad hospitalaria
a)
Se establece el diagnóstico clínico de la muerte cerebral.
b) Se realizan estudios confirmatorios de muerte cerebral.
c) Se certifica la pérdida de la vida.
d) Se hace referencia al Centro Nacional de Trasplantes (CENATRA), al Registro
Nacional de Trasplantes (RNT) o al Consejo Estatal de Trasplantes (COETRA),
según sea el caso.
e) El probable donador es evaluado y manejado por el coordinador hospitalario
en trasplantes.
f) Se ofrece a la familia la opción de donación, en casos de
aceptación.
g) Se avisa al CENATRA, o en su caso al COETRA, para la asignación
de órganos y tejidos y se inicia el contacto con grupos procuradores.
h) Se procede a la realización del llenado de documentos oficiales,
establecidos por el CENATRA. Si la causa de muerte involucra un hecho violento,
se informará al Ministerio Público para que sean anexados los
documentos de donación a la Averiguación Previa.
i) Una vez concluido el trámite, en ambos casos, se realiza la procuración
de órganos y tejidos, en hospitales autorizados, los cuales son enviados
a destinos ya establecidos por el CENATRA.
j) Por último, terminada la procuración, el cadáver se
pone a disposición de la familia o bien al C. Agente del Ministerio
Público, según sea el caso.
El proceso de donación de tejidos consiste en:
a) El probable donante se encuentra en parada cardiorrespiratoria estableciéndose
la causa de muerte.
b) Se aborda a la familia sobre la posibilidad de donación, por parte
del Coordinador Hospitalario en Trasplantes.
c) En caso de aceptación de la donación se procede al llenado
de los documentos oficiales establecidos por el CENATRA.
d) En caso de que la causa de muerte se encuentre relacionada por un hecho
violento se dará aviso al Ministerio Público, de no ser así
se procederá a la toma de los tejidos y la toma de muestras de sangre
para descartar enfermedades infectocontagiosas.
e) Una vez concluido, el cadáver se pondrá a disposición
de la familia o bien del C. Agente del Ministerio Público.
No se puede permitir ningún atentado contra la vida en el intento de
conseguir órganos para satisfacer la demanda que se tiene, no se debe
considerar al ser humano como un conjunto de productos que pueden ser utilizados
en otro ser, sino por el contrario, la solidaridad y altruismo de la persona,
permitiendo que éste haga un regalo social a los demás, por propia
convicción y pensando en la vida mismas.
Gracias
a que cada día un mayor número de personas se informa sobre los
beneficios que pueden ofrecer a las personas que necesitan un trasplante, el
Centro Nacional de Trasplantes, ha generado un registro de inscripción
de donadores voluntarios, que en vida han tomado la decisión de donar
sus órganos y tejidos al momento de su fallecimiento. Tomando en cuenta
que lo más importante es comentarlo con sus familiares pues son los que
van a cumplir su voluntad
Tráfico
Ilegal de Órganos
En México no se tiene registrado ningún caso de tráfico
de órganos, ya que no existe ninguna denuncia al respecto. Es muy poco
probable que se llegara a dar el tráfico de órganos, ya que el
trasplante es un procedimiento que desde el punto de vista médico y científico
requiere de la participación de profesionistas altamente especializados.
Este procedimiento requiere que el órgano se preserve en condiciones
especiales además de cumplir condiciones de asepsia durante la intervención
quirúrgica. Para que una persona pueda ser trasplantada se requieren
de exámenes clínicos que certifiquen las condiciones del órgano
y es indispensable que exista una compatibilidad entre donador y receptor.
Por otra parte, de manera preventiva la legislación establece que todo
establecimiento que extraiga órganos y tejidos y/o realice trasplantes
por ley requiere licencia sanitaria, un responsable sanitario, un comité
de trasplantes quien tiene la obligación de verificar que todo procedimiento
de donación y trasplante se realice conforme a la ley y de informar al
Registro Nacional de Trasplantes sus actividades. El CENATRA lleva un registro
de todos los establecimientos y las personas involucradas en esta actividad.
Para mayor información:
Llamando a los teléfonos 01800-201-7861 ó 01800-201-7862.
También puedes acudir al Consejo Estatal de Trasplantes (COETRA) del
estado al que pertenezcas, o puedes asistir a las oficinas del Centro Nacional
de Trasplantes en Avenida Picacho Ajusco 154, 6º piso, colonia Jardines
en la Montaña, delegación Tlalpan, C.P. 14210, México,
D.F. Teléfono: 5631-1499 marcando a la extensión del Registro
Nacional de Trasplantes 1201 o al Módulo de Información exts.
1902-1905
e-mail: rnt@ssa.gob.mx